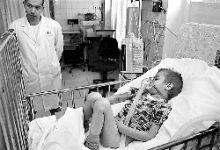
...Я стою в реанімації Інституту серцевої хірургії АМН України (відомого в народі як Інститут Амосова) і чую дихання, трохи голосніше, ніж людське. Це дихає апарат штучної вентиляції легень, до якого підключене крихітне тільце, все обвите проводами і трубочками. Впоперек грудної клітки, майже від самої шиї до животика, наклеєно довгий пластир — під ним шов. П’ятиденний малюк спить — сьогодні був важкий день, зате відтепер він ростиме здоровим: зможе ганяти м’яч, пірнати в холодну воду, а можливо, стане космонавтом... Його маленьке сердечко, таке маленьке, що, здається, нічого і не роздивишся, щойно прооперували. І воно стало непорочним...
Поряд зі мною стоїть чоловік у білому халаті, чиї пальці, озброєні знаннями і досвідом, змогли здійснити цю віртуозну операцію — майже диво... Це завідувач відділом хірургії вроджених вад серця молодшого дитинства, кандидат медичних наук, заслужений лікар України Василь Васильович ЛАЗОРІШИНЕЦЬ.
Василь Лазорішинець, мабуть, відноситься до категорії тих людей, про яких кажуть: «Шлях подолає той, хто йде». Хлопчина із села Сокирниця Хустського району Закарпатської області в Київському медінституті спеціалізувався з хірургії; в Києві йому запропонували роботу або кардіолога, або невропатолога, і тому він поїхав до Чернігова в обласну лікарню працювати судинним хірургом: оперував судини, вени, артерії, аорту... А хотів оперувати вроджені вади серця. Зрештою Лазорішинець повернувся до Києва — на навчання в клінічній ординатурі Інституту Амосова. Його першим учителем став професор М.Ф. Зіньковський — у цьому учневі пофортунило. Після закінчення навчання Лазорішинця залишили в інституті, а в 1993 році призначили на посаду завідувача відділом, де він працює й до нині. Призначення супроводжувалося словами: «Справишся — будеш працювати, не справишся — виженемо з інституту». Він справився: за рік відсоток смертності у відділенні знизився вдвічі...
— Василю Васильовичу, чому і як розвивається вроджена вада серця, чи можна попередити її розвиток?
— Відомо, що понад 300 чинників можуть сприяти розвитку вади серця ще у внутріутробний період: вплив шкідливих випромінювань, інфекції, несприятлива екологія, медикаменти, які майбутня мати приймає під час вагітності, та інше. Вплив цих чинників є надзвичайно небезпечним, коли формується серце (від 19-го до 72-го дня вагітності). Спадковість відіграє незначну роль — всього 3—5%. Ваду серця необхідно оперувати іноді до 10 діб із моменту народження, потім буде пізно (наприклад, при гіпоплазії лівих відділів серця).
Визначити її в ненародженої дитини можна з допомогою УЗД. Практично в будь-який пологовий будинок Києва, якщо є підозра на ваду серця, викликають нашого фахівця, який, використовуючи ехокардіографію, може з точністю до 99% встановити діагноз. Кожного року в нашій країні народжується близько 6—7 тис. дітей із вадами серця. Якщо їм своєчасно не надати кардіохірургічну допомогу, то від 40 до 70% цих дітей можуть померти вже на першому році життя. В нашому Інституті щороку проводиться близько трьох тисяч операцій на серці, з них 1500 робляться дітям.
— Я чула, що ці операції небезкоштовні для пацієнтів...
— Сама операція виконується безкоштовно, але її потрібно забезпечити технологічно й медикаментозно. Наприклад, необхідний під час операції апарат «штучна легеня» — оксигенатор, коштує близько трьох тисяч гривень і в Україні не виробляється. Крім того цей апарат одноразовий: ми його використовуємо й викидаємо. Тому забезпечення операції обходиться приблизно в 4100 — 4200 гривень. І ці гроші потрібно сплатити інституту — нам їх ніде взяти. Безкоштовно ми виконуємо тільки термінові операції, щоб врятувати життя людині. З іншого боку, наприклад, дефект міжпередсердної перегородки можна й не оперувати, але тоді на двадцять років скорочується життя хворого. Якість життя у жінок із цією вадою серця погіршується відразу ж після родів, у чоловіків — приблизно після 30 років. І чим раніше буде проведена операція, тим краще.
— Але якщо у людини немає грошей, то виходить замкнене коло. Де їй їх взяти?
— Коли з’ясовується, що пацієнту необхідна операція, наша бухгалтерія прораховує витрати й видає рахунок. Із цим рахунком люди йдуть в облздороввідділи, райздороввідділи (де, на жаль, також є черга), в адміністрації державних служб, до родичів, знайомих, банкірів, куди завгодно... Тобто, гроші шукають усіма шляхами.
— Адже можуть і не знайти. А як оплата здійснювалася за часів Радянського Союзу?
— За Радянського Союзу держава повністю забезпечувала всі операції. І був порядок. Інститут мав пряме фінансування. А тепер гроші виділяються на Академію медичних наук, до якої відноситься наш інститут, а в її системі ще 40 інститутів. І на всіх не вистачає. Правду кажучи, потрібно відзначити, що за останні два роки, після Указу Президента про забезпечення дитячої кардіохірургії, стало краще. За сприяння керівництва Академії медичних наук було проведено тендер — закупили клапани серця, стимулятори, оксигенатори, але гроші, в основному, виділяються тільки на апаратуру. Тільки завдяки цьому ми можемо собі дозволити ті безкоштовні операції, про які я сказав вище. А до Указу, протягом останніх десяти років, ми взагалі не отримували від держави жодної копійки.
— Моторошно слухати про такий стан справ... Кажуть, у вас навіть пацюки щось з’їли в операційній?
— Знаєте, будівлю, в якій ми знаходимося, здали в 1983 році. І відтоді опалювання, каналізація, електрична проводка, щити — нічого тут не мінялося. Пацюки з’їли електричний кабель в операційному блоці. Щастя, що це сталося у вихідний день, а не під час операції. У нас немає автономного живлення, яке потрібно було б мати — мініелектростанції. Це було б дуже дорого, оскільки ми використовуємо дуже потужне обладнання з великим споживанням енергії.
— Проте я бачу, що в своєму відділенні вам дещо вдалося зробити. Відремонтовано палати, коридори, кухня, туалети. Є окрема душова для співробітників і навіть для мам, які лежать із дітьми. В інших відділеннях про це кажуть із заздрістю.
— Ви не повірите, але ніде в інституті, крім нашого відділення, немає душу, щоб хірург, простоявши шість-сім годин в операційній, міг помитися. Я стажувався в різних країнах і бачив, в яких умовах на Заході працюють хірурги й утримуються пацієнти. Якось я подумав, що заздрити — марно, просто, якщо я сам нічого не зроблю для своїх співробітників і пацієнтів — ніхто не зробить. Вперше на стажування в США я потрапив за програмою американського благодійницького фонду «Міжнародні дитячі серця». Я домовився з лікарем Уїльямом Новаком, президентом цього фонду, про створення в Україні його філії. Однак, згідно з нашим законодавством, виявилося, що не можна створювати наш фонд як філію американського. Тоді я в 1995 році створив український фонд «Дитячі серця», який, до речі, плутають із фондом «Дитяче серце», пізніше створеним лікарем Ємцем. Кожний із цих фондів працює насамперед на своє відділення, але ми надаємо допомогу й інституту загалом. У нас, правда, оберти більші: 1,5 — 2 млн. гривень на рік. Два роки я збирав кошти на ремонт відділення. Ходив із простягнутою рукою. І тепер ходжу.
— І куди ви ходите?
— До банкірів українських.
— І дають?
— Так. Український кредитний банк давав нам кілька разів гроші, Іллічівський морський порт давав, Українська митниця. Директор українського «Фонду Соборність» Степан Іванович Брацюнь допомагав. Каліфорнійський Фонд культурного обміну з країнами СНД, який очолює Арлін Кемпбелл, присилає нам кожні два-три місяці контейнер з обладнанням. Дружина мера одного з німецьких міст зібрала гроші на операцію української дитини в Німеччині (першу операцію я провів тут, але випадок вимагав високих технологій і обладнання, і ми повезли дитину туди), а потім допомагала нашому відділенню.
— У Німеччині більш високий рівень кваліфікації кардіохірургів?
— Ні. Я вважаю, що кваліфікацію українських кардіохірургів можна порівнювати з кваліфікацією кардіохірургів будь-якої високорозвиненої країни світу, тому що ми виконуємо практично всі ті операції, що й вони. Але деякі операції ми не можемо виконати, тому що не маємо відповідних технологій і належного забезпечення. І тоді наші громадяни змушені звертатися за кордон. У нас немає відповідної апаратури, всього-навсього один ехокардіограф в інституті, немає спеціальних датчиків. Це позбавляє нас можливості вже під час операції виявити й відразу виправити неточності. Цій дитині, наприклад, потрібен був монооксид азоту — короткоживучий газ, апарат для застосування якого коштує 48 тисяч марок: у нас його немає, хоча сам газ в Україні виробляється. На заході цей газ використовують для 60% пацієнтів: він значно полегшує післяопераційний стан. А без нього хворі довше видужують і нам доводиться застосовувати більше інших медичних препаратів. Ще два роки тому рівень нашої кардіохірургії був кращий, ніж в Росії, але тепер вони мають такі технології, яких у нас немає. Ми ж працюємо на тому обладнанні, яке нам подарували: в 1994 і 1996 році — американці, в 1998 — німці, тобто це обладнання не нове, але ми можемо працювати на ньому ще 10 — 15 років. Я радий, що мені вдалося встановити хоча б ці контакти. До речі, в цивілізованих країнах кардіологічне обладнання повністю замінюється кожні чотири роки. Звичайно, нам потрібен новий, сучасний кардіохірургічний центр. Я намагався знайти інвесторів, але всі бояться вкладати в Україну кошти через її нестабільність. А ось у Литві професор Сирвідіс вибив кредит на будівництво найсучаснішого кардіохірургічного госпіталю всього під 7%. Для такого кредиту потрібні урядові гарантії, які надали прем’єр-міністр Литви й уряд.
— Ви побоюєтеся, що наш уряд не надав би подібних гарантій, навіть якби знайшли інвестора?
— Принаймні, кілька разів ми вже намагалися цим займатися. А можливо, це не мого рівня проблема...
— Але що вам відповіли?
— Сказали, що уряд зможе дати гарантії тільки тоді, коли Верховна Рада прийме конкретну постанову про інвестиції будівництва кардіохірургічного госпіталю. Тому ми пішли іншим шляхом: звернулися в ротарі- клуб «Київ-центр», щоб нам знайшли партнера в Німеччині, який, замінюючи свій операційний блок, буде передавати його нам. За прикладом Мінська, куди мене запрошували оперувати разом з американцями. Так ось, німці демонтували свій операційний блок, повністю перевезли його до Мінська й прислали своїх фахівців з установки. Цього ненового блоку вистачило б нам «з головою», тому що у нас є апарати, які по 20 років працюють, і такі, які вдесятеро перепрацювали свій резерв. Ми вже не маємо права на них працювати, але інших — немає. Ось ви напишете — завтра прийдуть з перевіркою і взагалі закриють. І де оперувати?
— Але якщо ми не будемо писати, хто знатиме про ваші проблеми? Якщо ви не будете про них говорити, хто буде ними цікавитися? Виявляється, у нас не тільки народ одягається в «секонд-хенд», у нас і лікарі «секонд-хендом» вимушені обладнуватися.
— Дай Бог, щоб в ситуації, що склалася, у нас був той «секонд-хенд», про який я кажу...
Ось так ми домовляємося, щоб нам перевезення й устаткування блоку сплатили німецькі ротаріанці. Взагалі ротаріанці нам дуже допомагають, завдяки «Київському ротарі-клубу» (в нас у Києві їх три) в 1992 році вісім хірургів з нашого інституту отримали можливість поїхати на стажування до Австралії. І після цього ми почали оперувати маленьким дітям вади, які потрібно оперувати в перші дні після народження.
Микола Михайлович Амосов нині говорить, що йому навіть важко уявити собі ці вади, і дивується тому, що ми їх оперуємо. У нашій кардіохірургії раніше був такий підхід: дитину можна оперувати тоді, коли її вага не менше 20-ти кілограмів. До двадцяти не оперували: апарат штучного кровообігу потрібен особливий, дихальна апаратура особлива. Потрібен освітлювач і спеціальна оптика, що має знаходитися у лікаря на голові, аби він добре бачив, що робить (серце крихітне, а дитина, можливо, і п’яти кілограмів не важить). Ми про таке раніше й не відали. Взагалі, коли ми поїхали, подивилися, повчилися — зрозуміли, що не вага визначає успіх операції, а весь комплекс процедур, починаючи з правильної доопераційної підготовки пацієнта. Важливо дитину правильно підвести до операції, правильно її прооперувати, з нормальним обладнанням, і правильно доглядати після операції. Буває, що малюка потрібно оперувати вже через декілька годин після родів. Пам’ятаю, в Штатах під час стажування американський хірург сказав: «Сьогодні не йди нікуди — будемо оперувати: в лікарні народжується дитина з гіпоплазією лівих відділів серця». Немає лівого шлуночка, немає висхідної аорти.
— Невже роблять пластику?
— Ні, переводять в одношлуночкове серце. В середньому така людина може прожити 20 — 25 років.
— А ви вважаєте, що це гуманно? Напевно, легше померти, коли нічого не усвідомлюєш, ніж в тому віці, коли все усвідомлюєш і понад усе хочеться жити?
— Якщо так мислити — ми повернемося до нацизму. Хто знає, які зміни в медицині стануться за 25 років. І потім — можна трансплантувати донорське серце такій людині. Ці пацієнти становлять 8% від тих, кого ми оперуємо, — досить багато. Одношлуночкове серце — місток до пересадки серця, а на даний момент вже протягом 15- ти років живуть 60% людей із 100%, яким пересадили серце. У США роблять 2 тис. трансплантацій серця на рік.
— А у нас в країні тільки одна жінка з пересадженим серцем, яке, до того ж, їй трансплантували в Польщі, а не в Україні...
— Взагалі, судячи з того, чи виконується в країні ця операція, судять про її рівень розвитку. В Польщі робиться 300 — 400 пересадок на рік. Трансплантацію серця роблять у кожній розвиненій європейській країні. Але в США, наприклад, не роблять таку операцію іноземним громадянам, тому що на черзі своїх вісім тисяч. У Німеччині, в Польщі — для іноземців це можливо. В нашій країні також ухвалено закон про трансплантацію серця, але там є такий пункт, що серце можна забрати у потенційного донора тільки за згоди родичів. Їх не завжди можна знайти, а серце придатне для трансплантації тільки протягом чотирьох годин після смерті донора.
— Я знаю, що в Штатах така проблема вирішується дуже просто — до водійських прав додається спеціальна форма, заповнюючи яку, людина відповідає й на питання, чи бажає вона, щоб у разі смерті її внутрішні органи використовувалися як донорські. Багато погоджуються. Інша річ, що в такій корумпованій країні, як наша, з досить низьким рівнем моралі і моральності, в даний момент такий альтруїзм може бути вельми небезпечний.
— Я думаю, що той, хто захоче скористатися органами людини незаконим шляхом, завжди знайде спосіб це зробити. Один мій знайомий молодий хлопець поїхав до Москви, де у нього стався приступ апендициту. Його там прооперували: де, в якій лікарні — він не пам’ятав, медичної виписки на руки не отримав. Повернувся додому в Чернігів, відчув погано себе і за тиждень помер. Під час розтину з’ясувалося, що у нього немає однієї нирки. Ось так. Швидка допомога завезла — і все. Щось, мабуть, йому вводили, раз він нічого не пам’ятав. Бандити є скрізь, а трансплантація людських органів (на законній основі) рятує життя сотням тисяч людей.
— У вашому інституті немає відділу трансплантації серця?
— Програма з розробки пересадки серця починалася якраз у моєму відділенні. В ній брали участь Геннадій Васильович Книшов, директор нашого інституту, я і Борис Михайлович Тодоров, який працював у мене старшим науковим співробітником. Рік тому відділ трансплантації був створений у нашому інституті, і він став завідувачем цим відділом. А потім відділ перевели в Інститут експериментальної хірургії й трансплантології (інститут Шалімова). А два роки тому ми зробили шість пересадок серця свиням: від однієї хрюшки іншій. І ці серця працювали, поки ми давали їм імуносупресори, тобто препарати, що пригнічують відторгнення. Вони дуже дорогі, а після пересадки серця приймати їх потрібно довічно. Цих препаратів вистачило на шість днів. Метою нашого експерименту було залучити громадську думку, показати, що в Україні є кардіохірурги, які можуть трансплантувати серце.
— Але чи означає те, що якщо свині прожили шість днів, то вони могли б прожити й шість років?
— А чому ні? Але у нас більше не було імуносупресорів.
— Жах! Так як же ми можемо говорити про масові трансплантації серця в нашій країні?
— Більш того, я і свинок для експерименту закуповував за рахунок свого фонду «Дитячі серця», домовлявся в радгоспі, щоб нам їх продали за пільговою ціною.
Ви знаєте, є люди, які готові дати кошти нашому Фонду, але бояться податкової інспекції. До того ж далеко не всі українські бізнесмени знають, що до 4% від суми прибутку можна вкладати в добродійність і ці гроші будуть проходити як витрати, а не вважатися прибутком. Не обов’язково віддавати всі 4% на добродійність. Є фірми, для яких навіть 0,5% становить мільйони гривень. Зрештою, не давайте нам гроші — купіте апаратуру. Взагалі ми — країна парадоксів. При тому, що у нас далеко не завжди є гроші для своїх громадян, держздоров оплачує операції біженцям. Причому привозять не самих простих пацієнтів, а досить запущених. Я оперував дітей із Югославії, Придністров’я, чеченців, афганців. Я, звичайно, розумію, що це норми життя цивілізованого суспільства...
— Але цивілізоване суспільство надає допомогу громадянам іноземним, не відмовляючи при цьому своїм... Я все-таки не розумію: якщо дитині з дитячого будинку, сироті потрібна не термінова операція на серці, але все-таки ця операція необхідна, де така дитина може знайти гроші?
— Нині ми оперуємо таких дітей. За рахунок американських роторіанців роторіанського Дістрікта 72 — 50. З 2000 року у нас діє програма «Дар Життя» — цю благодійницьку ротаріанську програму веде Барбара Синатра, дружина знаменитого Френка Синатри. Здійснюється програма через фундацію американців українського походження «Воля» і український «Фонд Соборність». За останні півтора року за програмою «Дар Життя» ми прооперували 150 дітей (до речі, ця програма діє не тільки в Україні, а в усіх країнах, що розвиваються ). В Україні основний напрям «Дару Життя» — кардіохірургія і кардіологія. Академік Книшов із вдячністю прийняв запропоновану американцями допомогу, однак, коли представники програми спочатку зверталися до Міністерства охорони здоров’я загалом, там побоялися, що вони почнуть «нав’язувати свої ідеї». Спочатку ми посилали дітей на операцію до США. У 1990 році ротаріанці дали гроші на п’ять операцій у Києві. Я прооперував дітей і надіслав повний звіт (і нині я відправляю звіти з кожної операції). Вони пересвідчилися в тому, що ми нормальні люди, чесні, що у нас є гідні хірурги: Книшов, Ємець, Зіньковський та інші, і стали регулярно фінансувати операції. Основний критерій від бору для фінансування: дитина повинна бути дійсно з незаможної сім’ї або сирота.
А за рахунок інституту ми оперуємо 15 — 20 дітей із дитячих будинків та інтернатів на рік. Допомога американських ротаріанців вельми істотна: вона становить, за нашими підрахунками, 15 — 18% на рік від 750 операцій, які ми виконуємо зі штучним кровообігом (вони дорожче коштують).
— Скільки разів на тиждень ви оперуєте?
— Кожного дня. Я роблю тільки основний етап операції: відкривають і в кінці зашивають грудну клітку мої асистенти. Прооперувавши одного пацієнта, я переходжу на інший стіл до другого. У нашій операційній два столи. До речі, я оперую в операційній, у якій працював Н.М. Амосов. Нині літо, а влітку ми намагаємося починати о восьмій ранку.
— Чому?
— У нас кондиціонери погані — не справляються, а центрального кондиціонування немає. В спеку оперувати важко.
— А хто ваші асистенти, і де вони навчаються, перш ніж до вас прийти працювати?
— По-перше, в мене у відділі є ще два хірурги, але вони можуть виконати не всі ті операції, які роблю я. Інші — клінічні ординатори — приходять після закінчення інтернатури, пропрацювавши три роки. У нас працюють і такі клінічні ординатори, які навіть не отримують зарплату. Тому що для того, щоб оперувати на серці, треба вивчити анестезію, фізіологію, кровообіг, анатомію, вивчити всі вади в такому повному обсязі, в якому не вчать в інституті. Наприклад, серце має складну анатомію й фізіологію, а в інституті це проходять лише мимохідь, і так далі. У мене щомісяця ординатори пишуть реферати на певну тему. І тільки після того, як я вирішу, що клінічний ординатор вже освоїв теорію, він приступає до практики, тобто бере участь в операціях. Вчаться в нашій клінічній ординатурі два роки. Спеціальність наша — дуже вузька, і її не можна освоїти за інститутськими підручниками. Взагалі, я вважаю, що лікар, за великим рахунком, повинен вчитися щодня. У мене такий принцип життя: краще я не піду у відпустку, але один раз на рік поїду на навчання куди-небудь. Причому я намагаюся стажуватися в різних країнах і госпіталях. Намагаюся домовитися, щоб навчання було оплачено стороною, що приймає, тому що воно дорого коштує. Часто вони оплачують житло й інші витрати. Намагаюся їздити на міжнародні конгреси й симпозіуми, тому що в іншому разі варишся у власному соку.
— А хто і як на Заході організовує стажування?
— За кордоном, в основному, госпіталі самі оплачують стажування своїм фахівцям, більше того вони вважають, що кожний фахівець повинен двічі на рік поїхати на симпозіум або конгрес. Наші завідувачі відділами, в принципі, також їздять один-два рази на рік, але ми самі домовляємося й шукаємо гроші. Зарубіжні колеги часто йдуть назустріч, тому що вони розуміють, що наш інститут нам нічим допомогти не може. Але, з іншого боку, на Заході лікар, на навчання якого було витрачено стільки коштів, не йде потім працювати на адміністративні державні посади, якими б високими й відповідальними вони не були. Ми в цьому плані дуже марнотратні, тому що чиновник рано або пізно перестає працювати як лікар. У нас у держздоровах, у мінздоровах працюють лікарі, а на Заході — фахівці суміжних спеціальностей, менеджери медичних технологій, адміністратори охорони здоров’я і т.д.
— А наскільки наша країна взагалі забезпечена фахівцями-кардіохірургами?
— У США в кожному мільйонному місті — Сан-Дієго, Мемфісі, Теннесі — по п’ять центрів, в яких виконують кардіохірургічні операції.
— А в нас?
— В Києві на 2,8 млн. осіб — три центри (але це тому, що столиця). Інститут наш, звичайно, величезний. Коли на Заході дізнаються, яку кількість операцій на рік ми виконуємо, вони хапаються за голову. Нині в Україні діють п’ять центрів, в яких працюють кардіохірурги. Але ці заклади не в кожному обласному центрі. І, звичайно, самі складні операції робляться у нас. На місцях виконуються більш прості операції й відбувається первинний відбір — діагностика пацієнтів. Робиться таке собі сортування, як на фронті: цих потрібно насамперед оперувати, цих — відправляти до Києва, цих — відстрочити. Завдяки тому, що Микола Михайлович створив таку базу, виростив учнів, ми тепер, спираючися на їхній досвід, проходимо за рік, а то і за кілька місяців те, на що у них йшли роки й десятиріччя. Я сам дуже багато їжджу Україною. Ми оперуємо на місцях, якщо потрібно — консультуємо, тому що не всі хворі можуть приїхати до Києва. У нас ризик летального кінця при простих операціях становить 1 — 3% — це порівнянно з результатами світових клінік. При складних операціях цей ризик зростає до 15 — 20%, а іноді й до 50%, але якщо таку дитину не оперувати — вона приречена, а виживе — буде практично здоровою людиною. Прикро інше: в передових госпіталях світу ризик не перевищує 30% порівняно з нашими 50%. І тільки тому, що ми не маємо тих технологій, які мають вони. Але я — оптиміст. Я вірю: до нас повернуться обличчям, і ми, нарешті, отримаємо те обладнання, яке нам необхідне. Тому що наші кардіохірурги цього заслуговують. Для мене було б найбільшою нагородою, найбільшим святом, якби всі хворі після моїх операцій виживали. Хоч цього не буває ніде у світі.
— А який відсоток смертності у вашому відділенні?
— Минулого року був 3,5%. П’ять років тому — 6 — 7%, а коли я тільки прийшов сюди, з деяких патологій смертність становила 12 — 16% (сьогодні 1,5%). Взагалі, якість операцій сьогодні у нас безсумнівно краща, ніж 10 років тому, і ми робимо те, про що раніше й не мріяли. Наприклад, «безкровну» операцію. Є такі віруючі — «Свідки Ієгови», в яких віра забороняє введення в організм навіть власної крові, якщо вона його покинула. Тобто, і свою, не донорську, кров не можна заготовлювати перед операцією. Звичайно під час операції кров додається в апарат штучного кровообігу — для них це недопустимо. Якщо я обіцяю хворому не вводити в організм кров, я повинен тримати своє слово. Хоч він і не дізнався б, якби я його порушив. Але у мене є принципи. І ось ми пішли назустріч цим віруючим і виконуємо операції безкровно, використовуючи спеціальні фільтри і препарати, що підвищують вироблення червоних кров’яних телець.
— Як ви витримуєте подібний ритм?
— Веду здоровий спосіб життя, чого і всім своїм колегам бажаю. Один раз на тиждень граю у футбола й один — в теніс, де б я не був. Не курю. У багатьох американських клініках лікарі, які курять, — перші в списках на звільнення у випадку скорочення. Лікар повинен бути здоровим.
— Якось мій син сказав мені: «Мама, я не вірю лікарям, які не виглядають здоровими».
— Отож! Пацієнти це відчувають. А ще я хочу побажати всім своїм колегам, щоб вони отримували задоволення від своєї роботи й працювали в комфортних умовах. І всім вашим читачам цього бажаю. Коли зробиш складну важку роботу, таке відчуття — літати хочеться.